Die Abteilungen für Kinderherzchirurgie in den akademischen Krankenhäusern in Leiden und Utrecht müssen ihre Türen schließen. Das hat Gesundheitsminister Ernst Kuipers beschlossen und die Koalitionsparteien unterstützen ihn. Was passiert eigentlich in so einer Abteilung? Zwei Tage im Leben von Baby Scott.
Dit artikel is afkomstig uit het Trouw. Elke dag verschijnt een selectie van de beste artikelen uit de kranten en tijdschriften op NU.nl. Daar lees je hier meer over.
Het is acht uur in de ochtend en baby Scott, negen maanden oud, krijgt op de kinderhartafdeling van het UMC Utrecht zijn laatste flesje, bij zijn moeder Dieuwertje Hurkmans (34) op schoot. Naast hen staat Scotts paarse ledikant, met aan het voeteneinde een hoop knuffels, een boekje en een bijtbal.
Het belangrijkste is Scott de komende vier uur zo moe mogelijk te krijgen, vertelt zijn moeder, want dan gaat hij rustig de operatiezaal in. Om twaalf uur krijgt Scott een hartkatheterisatie, een ingreep waarbij zijn linker longslagader wijder wordt gemaakt en er een stent in wordt geplaatst. Tot die tijd moet hij nuchter blijven.
Een paar zalen verderop, op de kinder-OK, ook wel afdeling Drome(n)daris genoemd, doet het hoofd van de kindercardiologie Gregor Krings eenzelfde soort hartkatheterisatie. Al in 2003 rondde hij zijn opleidingen in Berlijn af, maar pas sinds een paar jaar heeft hij het gevoel dat hij precies weet wat hij moet doen als het misgaat. En dat is normaal, vertelt hij. Dit zijn complicaties die niet zo vaak voorkomen, waardoor een hartkatheterisatie-specialist maximaal een paar operaties per week doet. Weinig oefening dus.
Yoghurt, muesli, koffie en een liter water
Voor een interventie zorgt Krings dat hij voldoende slaapt en gezond eet. Vanochtend een kommetje yoghurt met muesli, één kopje koffie en een liter water. Het is belangrijk om voldoende vocht binnen te krijgen, soms moet hij acht uur staan.
Rond tien uur ligt Scott te slapen. Zijn ouders zijn niet zo gespannen, vertelt vader Bas Fransen (38) die naast zijn vriendin op de bank zit. „De vorige twee keer was het erger.“
Scott heeft de Tetralogie van Fallott, een aangeboren hartafwijking waarbij het hart vier ‚bouwfouten‘ heeft. Bij Scott betekent dat een aantal vernauwingen in de aderen tussen zijn hart en longen. Dat er iets mis was, werd al tijdens de zwangerschap ontdekt, bij de twintigwekenecho. Zijn ouders kregen toen de keuze: houden of weg laten halen.
Houden, was het antwoord. Want na een paar operaties zou Scott alles ’normaal‘ kunnen, net zoals andere kinderen, net zoals andere volwassenen. Zelfs sporten.
‚Je moet Scott troosten, mama‘
De eerste maanden na zijn geboorte waren zwaar. Scott was door zuurstoftekort bijna altijd blauw. Als hij huilde, moesten zijn ouders zo snel mogelijk in actie komen, want door de paniek kreeg hij nog minder lucht binnen. Zelfs de 2,5 jarige James had het door als het mis was met zijn broertje. „Je moet Scott troosten, mama“, zei hij dan.
Rond het middaguur komt een verpleegkundige binnen. Het gaat nog even duren, zegt ze. Krings is nog bezig met de eerste patiënt, de procedure is moeilijker dan verwacht. En hoewel dat vaker gebeurt, en de dokter zijn patiënten daarop voorbereidt, sluit Fransen even zijn ogen. Hij slikt. Zijn vriendin staat op. „Dan gaan we lunchen“, zegt ze.
Met Scott in de kinderwagen zitten ze even later in de kantine van het ziekenhuis. Maar veel honger hebben ze niet. Al dagen niet, net zoals ze al een paar nachten slecht slapen. Ze logeren in het Ronald McDonald Huis, dat er speciaal is voor ouders wier kinderen in het kinderziekenhuis van het UMC Utrecht zijn opgenomen.
Wie kann es anders sein, was ist sicher?
Viertel nach eins: Krings hat Mühe, im Herzkatheterraum zwei Stents einzusetzen. Er findet nicht den richtigen Winkel. Zwei schwere Strikturen stehen in einem extremen Winkel und sind unzugänglich. Zeit für eine Analyse: Was ist der beste Weg, wie geht es anders, was ist sicher? Wenn dies nicht gelingt, muss der Vorgang gestoppt werden. Aber so weit sind wir noch nicht.
Scotts Eltern haben keine andere Wahl, als zu warten. Es ist fast drei Uhr, als die Nachricht kommt: Das andere Verfahren war erfolgreich, aber jetzt ist es zu spät, um mit Scotts Operation zu beginnen. Es wird auf morgen verschoben.
Scott kann endlich wieder essen. Doch seine Eltern sind enttäuscht. „Das fasst die letzten neun Monate zusammen“, sagt Fransen, als sie gemeinsam die Treppe hinuntergehen. Sie müssen Wäsche waschen, weil sie auf einen so langen Aufenthalt nicht vorbereitet waren. „Bei Scotts erster Operation haben sie während des Eingriffs entschieden, dass es doch eine vorübergehende Korrektur sein würde“, fährt Fransen fort. „Ja, es ist frustrierend“, fügt Hurkmans hinzu. „Aber es ist niemand schuld.“
Kisten voller Glück zu verkaufen
Unten geht ein Junge mit einem herzförmigen Ballon am Geschenkeladen vorbei, wo Kinderringe und „Schachteln voller Glück“ verkauft werden und wo ein Mann nach einer kuscheligen Miffy in einem T-Shirt mit Tulpen darauf fragt. Fransen nickt dem Kind zu. „Er war mit mir in Den Haag, glaube ich“, sagt er.
Auf Initiative des Elternvereins reiste heute, am 21. Februar, eine Delegation von Eltern, Kindern und Ärzten ins Repräsentantenhaus. Dort boten sie eine Petition mit Unterschriften gegen die Entscheidung von Minister Ernst Kuipers (Öffentliche Gesundheit) an, die Kinderherzchirurgie in Rotterdam und Groningen zu konzentrieren. Dies bedeutet die Schließung der Abteilungen in Leiden und Utrecht.
Auch Scotts Eltern haben die Petition unterschrieben. „Es wäre sehr schlimm, wenn wir die Plätze tauschen müssten“, sagt Hurkmans. Sie schweigt einen Moment. „Aber das gilt natürlich auch für Eltern mit Kindern in anderen Krankenhäusern.“
Der Sound ist nicht laut, aber immer präsent
Der nächste Tag ist der Tag. Um halb zwei, zwei Stunden später als geplant, wird Scott auf die Station Drome(n)daris gebracht. Hurkmans geht mit dem Baby im Arm voran, sie kennt jetzt den Weg. Dahinter eine Krankenschwester, die pädagogische Mitarbeiterin, die die Eltern während der OP betreut, und Fransen. Scotts Krippe reitet zwischen ihnen.
Die Prozession hält kurz vor dem OP. Jeder muss einen blauen Anzug tragen. Scott macht ein Foto, mit Mama, mit Papa, und dann beginnt das Warten darauf, dass sie hereingerufen werden. Wann immer jemand durch die mit Giraffenbabys geschmückte Schwingtür des OP-Komplexes kommt, blickt Fransen zurück. Die Krankenschwester spielt mit Scott.
Eine Stunde später liegt er auf dem OP-Tisch, gekleidet in einen weißen OP-Kittel mit gelben Schafen darauf. Um ihn herum stehen die Schwestern des OP-Teams. Unter ihren blauen Anzügen tragen sie teils bis zu fünfzehn Kilo schwere Bleiwesten zum Schutz vor den Röntgenstrahlen.
Chirurg Krings kennt Scott gut
Scott bekommt Aufkleber über Bauch, Beine und Arme, die an einem Herzmonitor befestigt sind. Ein Bildschirm hinter dem OP-Tisch zeigt drei Linien, die immer im gleichen Rhythmus durch den Bildschirm rollen. Piep, piep, piep. Der Ton ist nicht laut, aber ständig präsent.
Chirurg Krings tritt ein. Er kennt seine Patientin gut, weil er das Baby alle zwei Wochen sieht. Im Dezember hatte Scott eine Herzkorrekturoperation, aber der Chirurg konnte die Arterie nicht vom Herzen zur Lunge erreichen.
Vor ein paar Wochen sah der Arzt die Lungenarterie auf einem Ultraschall kaum. Da wusste er: Es ist Zeit zu handeln. Heute setzt er einen Stent, einen Hühnerdrahtschlauch, der auf einen Ballon montiert und dann durch einen dünnen Schlauch von der Leiste bis zur Striktur auf den Ballon geschoben wird.
Um sicherzustellen, dass das richtige Baby operiert wird, überprüft Krings das Band an Scotts Knöchel, das seinen Namen, sein Geburtsdatum und seine Patientennummer zeigt. Scott spielt derweil mit dem Halsband einer Krankenschwester, er hat keine Ahnung, was ihn erwartet. Bis er in Narkose muss.
Das ist nicht fair, dachte er
Scott bekommt eine Haube über den Mund und gerät in Panik. Alle Erwachsenen um ihn herum bleiben ruhig. Scotts Mutter streichelt seinen Bauch, „Das gehört dazu“, flüstert sie. Auch Fransen hält durch. Diesmal ja, bei der vorherigen Operation war es ihm so schwer gefallen zu sehen, wie sein Sohn versinkt, dass er weinen musste. Es ist nicht fair, dachte er, dass ein so unschuldiges Kind schon so viel durchmachen muss. Warum er und nicht ich?
Es ist drei Uhr und die Eltern gehen. Scott ist in eine grüne OP-Decke gehüllt.
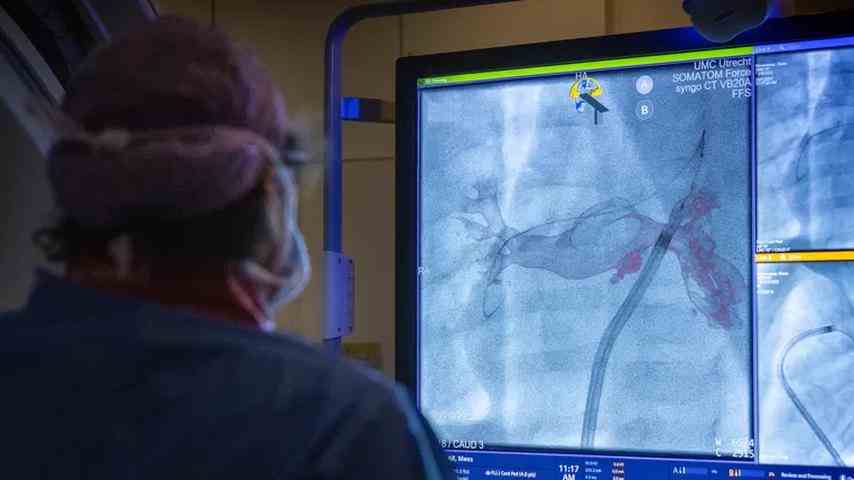
Krings sticht ein Loch in die Leiste des Babys. Neben ihm ist Kinderkardiologe Hans Breur, der seit zehn Jahren im Team ist. Heute assistiert er. Vor den Männern befinden sich vier große Bildschirme, die Scotts Herz und Blutgefäße zeigen.
Mit einem Katheter, einem dünnen Kunststoffschlauch, geht Arzt Krings nach oben durch das Blutgefäß. Das ist zumindest die Absicht. Aber die Blutgefäße sind zu eng, sie können nicht durch. Der Arzt steht weit auseinander, die Bleiweste muss schwer wiegen, es ist heute schon seine zweite Operation. Manchmal blickt er auf die grüne Decke, die sich rhythmisch auf und ab bewegt. Und manchmal zum Röntgenbildschirm, den Dr. Breur kontrolliert.
Das Verfahren ist schwierig. Glücklicherweise ist das OP-Team aufeinander eingespielt. „Neues Mikropunktionsbesteck“, sagt der Arzt und bekommt es gereicht. „Jetzt Langdraht PT2.“
Es funktioniert immer noch nicht. Nochmal.
Die Spezialisten beugen sich zum Bildschirm. Es ist fast vier Uhr, sie suchen immer noch nach der Vene. „Mehr Tiefenkonturierung. Es hat noch nie so lange gedauert. Scheiße.„
„Halleluja, wir sind durch“
Dann, zehn nach vier: „Halleluja. Wir sind durch“, sagt Krings. „Kommen Sie und entspannen Sie sich“, sagt Breur.
Die Ärzte treten zurück und reden. Breur war gestern im Repräsentantenhaus, um die Petition vorzustellen, er will nicht, dass die Abteilung schließt. Er zieht nicht gern nach Rotterdam oder Groningen, er hat Kinder, die in der Sekundarschule sind. Aber vielleicht kann er zwei Tage die Woche zwischen den Krankenhäusern pendeln.
Neben Kuipers‘ Wahl findet Kring auch die Art und Weise, wie die Entscheidung getroffen wurde, „idiotisch“. Ihm zufolge hätte der Pflegeminister einen klaren Plan für die Patienten und das Personal der zu schließenden Abteilungen haben müssen, den er gleichzeitig mit der Entscheidung hätte präsentieren müssen. Jetzt tappen alle im Dunkeln.
Es hat eine 130-Grad-Krümmung
Im Operationssaal ist es Zeit für einen 3D-Scan. Das ganze Team tritt in Aktion. Scotts Atmung wird für einige Sekunden angehalten, und sie lassen auch sein Herz sehr schnell schlagen, sodass ein klares Bild aufgenommen werden kann. Krings zählt herunter: drei-zwei-eins. Schnell dreht sich ein weißer Schlauch um Scotts Körper.
Alle ziehen sich in den Computerraum zurück, um sich das Bild anzusehen. Das Herz sieht ein bisschen aus wie ein Baum. Krings schneidet gekonnt Stücke weg, damit jeder gut sehen kann, welchen Weg der Stent nehmen muss, um an die richtige Stelle zu gelangen.
Zurück am Tisch erweist es sich als komplizierter als gedacht. Da ist ein 130-Grad-Knick in der Ader, durch den die Spezialisten nicht durchkommen. Krings zeigt auf den Bildschirm. „Hier läuft einiges schief“, sagt er. „Es sieht aus wie das Problem, das wir gestern hatten.“ Bree nickt. Im Hintergrund flüstert eine Krankenschwester, dass die Ärzte auf den Fotos Dinge sehen können, die für sie unsichtbar sind.
Sie versuchen links, rechts. Es wird spät. Um halb sechs, sagt Krings, dauert es noch mindestens eine Stunde. Die Eltern werden angerufen und Breur schreibt nach Hause, dass es später sein wird. Das Pflegepersonal holt abwechselnd ein Glas Limonade.
Dann kommt Breur mit einem Vorschlag. Es funktioniert, zum Glück. Um halb sieben ist der Stent gesetzt. Genau zeitgleich beginnt im Abgeordnetenhaus eine Debatte über die Zentralisierung der Kinderherzchirurgie. Letztendlich wird eine Mehrheit des Repräsentantenhauses für die Pläne von Kuipers stimmen, was bedeutet, dass Utrecht schließen muss.
Aber das weiß Krings noch nicht. Das einzige, was ihn im Moment beschäftigt, ist, dass er die kleine Feder aufblasen muss, wie eine Art Ballon. Von 3 bis 4 Millimeter, bis 5, bis 6…
Bei 7 ist die Vene breit genug. Operation erfolgreich.

